Mit einer Reihe von Blogbeiträgen möchte ich, gemeinsam mit meinem Kollegen Prof. Dr. Alfred Angerer, die praktische Umsetzung des Konzepts Value-Based Healthcare im Sinne eines Value-Based Healthcare Managements darstellen. Das Wissen stammt dabei aus unserem Kompetenzspektrum und unseren Erfahrungen als Winterthurer Institut für Gesundheitsökonomie in Forschungs- und Beratungsprojekten auf diesem Gebiet.
Im ersten Teil der Reihe wurden bereits die Multidimensionalität des Value-Begriffs aufgezeigt sowie zentrale Grundprinzipien des Value-Based Healthcare Managements vorgestellt. In diesem Teil sollen nun die zentralen Bausteine im Management auf den drei Ebenen Value-Based Strategy, Value-Based Organisation und Value-Based Healthcare Provision präsentiert werden, die als Schaltstellen eine strukturierte und zielführende Umsetzung von Value-Based Healthcare ermöglichen.
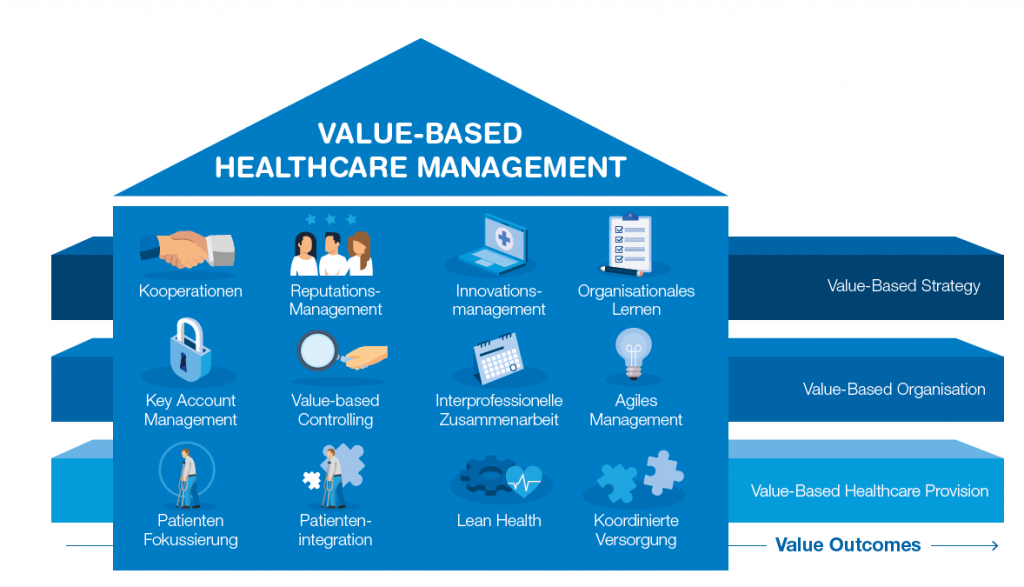
Im Folgenden werden die Bausteine auf den verschiedenen Ebenen kurz umrissen. Dabei wird jeweils auf den spezifischen Fokus und das Massnahmenspektrum eingegangen.
Bausteine auf Ebene 1: Value-Based Strategy: Auf strategischer Ebene sind grundlegende Entscheidungen zu treffen, welche Values mit welchen Geschäftsmodellen generiert und nach Aussen kommuniziert werden.
- Baustein Kooperationen:
- Fokus: Das eigene Geschäftsmodell durch Kooperationen entlang der Supply Chain werthaltiger machen.
- Massnahmen: Vertikale und horizontale Integration von Leistungserbringern entlang der Versorgungspfade, um die eigene Position im Markt zu stärken; Anwendung von Coopetition[1]-Strategien gegenüber Mitbewerbern.
- Baustein Reputations-Management:
- Fokus: Die eigene Positionierung im System der Gesundheitsversorgung mit einem klaren und attraktiven Profil stärken sowie Werteversprechen und Value Outcomes an relevante Stakeholder kommunizieren.
- Massnahmen: Darstellung der Systemrelevanz des eigenen Leistungsspektrums gegenüber Gesundheitsdirektionen; Schaffung einer attraktiven Arbeitgebermarke gegenüber Gesundheitsfachpersonen; An Patienten [2] und Zuweiser gerichtete effektive kommunikationspolitische Massnahmen.
- Baustein Innovationsmanagement:
- Fokus: Ein nachhaltiges Geschäftsmodell als Teil der Gesundheitsversorgung der Zukunft schaffen.
- Massnahmen: kontinuierliche Identifikation, Evaluation und Implementierung von Prozess- und Produktinnovationen unter Berücksichtigung der Value-Pluralität.
- Baustein Organisationales Lernen:
- Fokus: Ausbau des QM zu einem Enabler von Organisational Learning.
- Massnahmen: Konsequente Umsetzung des PDCA[3]-Zyklus; Nutzung aller Informationsquellen (interne, externe) für die Identifikation von Optimierungspotentialen.
Bausteine auf Ebene 2: Value-Based Organisation: Auf Organisationsebene müssen Potentiale geschaffen werden, um das multidimensionale Value-Verständnis umsetzen zu können.
- Baustein Key
Account Management:
- Fokus: Aufbau und Pflege werthaltiger, langfristiger Beziehungen zu Schlüsselpartnern sowie Erschliessung von Co-Creation-Potentialen.
- Massnahmen: professionelles Beziehungsmanagement, Optimierung von Schnittstellen, Entwicklung gemeinsamer Lösungen für die Gesundheitsversorgung.
- Baustein Value-Based Controlling:
- Fokus: Aufbau und Nutzung eines Controllings, das Value-bezogene Parameter gleichwertig mit anderen wirtschaftlichen Kennzahlen behandelt und wechselseitige Abhängigkeiten berücksichtigt.
- Massnahmen: Anwendung von Balance Scorecards; Messung von Patient-reported Outcomes; Total-cost-of-ownership-Analysen.
- Baustein Interprofessionelle Zusammenarbeit:
- Fokus: Schaffung attraktiver Arbeitsumgebungen, die eine interprofessionelle, interdisziplinäre Systemleistung am Patienten ermöglichen.
- Massnahmen: Teamkultur und -zusammenhalt stärken; Interprofessionelle Teams entlang der Versorgungspfade bilden; Mitarbeiterpartizipation fördern.
- Baustein agiles Management:
- Fokus: Reaktion auf Änderungen in den Value Expectations und Ressourcenbedarfen, um der Value-Generierung in einer VUCA-Welt[4] gerecht zu werden.
- Massnahmen: agilere Entscheidungsprozesse durch mehr Entscheidungsverantwortung in einzelnen Abteilungen und Teams; flexibleres Ressourcenmanagement (z. B. durch Ressourcen-Pools); Fokussierung auf kritische Elemente der Leistungserbringung (u. a. Engpässe, CIRS[5]-Fälle).
Bausteine auf Ebene 3: Value-Based Healthcare Provision: Die Leistungserbringung muss als wertschöpfender Prozess die Value Expectations aufgreifen. Es muss ein geeignetes Mass an Co-Creation mit den Patienten etabliert werden. Insgesamt müssen auf diese Weise die gewünschten Value Outcomes generiert werden.
- Baustein Patienten-Fokussierung:
- Fokus: Ausgestaltung der Leistungserbringung gemäss Präferenzen, Kompetenzen und Erwartungen der Patienten.
- Massnahmen: Analyse der Patientenerfahrungen; Schaffung attraktiver Serviceangebote; Orientierung der Therapien an Outcome-Vorstellungen der Patienten.
- Baustein Patientenintegration:
- Fokus: optimale Einbindung der Patienten in die Behandlungsprozesse als Co-Designer, Co-Producer und Co-Interaktor, die sowohl den Präferenzen und Erwartungen der Patienten entspricht als auch den Anforderungen an eine effiziente und optimale Versorgung gerecht wird.
- Massnahmen: kontinuierliche Identifikation, Evaluation und Implementierung von Ansätzen der Patientenintegration (z. B. IT-gestützte Self-Service-Technologien).
- Baustein Lean
Health:
- Fokus: Optimale Gestaltung der Versorgungsprozesse entlang des Patientenpfades und Vermeidung von Verschwendung in der Leistungserbringung.
- Massnahmen: Verschlankung, Standardisierung und Digitalisierung von Prozessen; optimale räumliche und interprofessionelle Anordnung der Behandlungsschritte um den Patienten; Schaffen einer Kultur ständiger Verbesserung (Kaizen).
- Baustein koordinierte Versorgung:
- Fokus: Optimierung der Versorgungsprozesse zu vor- und nachgelagerten Akteuren.
- Massnahmen: Auslotung und Nutzung der Potentiale optimierter interprofessioneller Zusammenarbeit, des Task Shiftings, sowie von Synergieeffekten in den Schnittstellen.
In einem strukturierten Value-Based Healthcare Management ist es das Ziel diese Bausteine gesamthaft so zu gestalten, dass man den verschiedenen Value-Dimensionen (Kunden-bezogener Value, gesellschaftsbezogener Value, Netzwerk-bezogener Value, Finanzieller Value) in ausgewogener Weise Rechnung trägt. Dabei sollten mögliche Synergien genutzt und mögliche Zielkonflikte in der Value-Generierung abgewogen werden.
Im dritten Teil der Reihe wird thematisiert werden, welche Parallelen Value-Based Healthcare Management mit dem heutigen Marketing-Verständnis in Forschung und Praxis hat. Mehr Informationen dazu lesen Sie gerne in unserem nächsten Blogbeitrag Teil 3: «Value-Based Healthcare – Wie uns die Marketing-Denkweise bei der Umsetzung von Value-based Healthcare Management hilft».
Sie möchten das Value-Based Healthcare Management-Konzept auch bei Ihnen in der Organisation einführen oder Ihren Status Quo analysiert haben? Anfragen an Dr. Florian Liberatore, Winterthurer Institut für Gesundheitsökonomie unter: florian.liberatore@zhaw.ch
Dr. Florian Liberatore, stellvertretender Leiter der Fachstelle Management im Gesundheitswesen und Experte für Value-Based Management.
1 Coopetition bezeichnet die Kooperation von konkurrierenden Unternehmen
2 Aus Gründen der Lesbarkeit wird im Text die männliche Form gewählt, nichtsdestoweniger beziehen sich die Angaben auf Angehörige aller Geschlechteridentitäten
3 PDCA steht für Plan, Do, Check, Act
4 CIRS steht für Critical Incident Reporting System
5 VUCA steht für die englisch formulierten Herausforderungen (Volatilität, Unsicherheit, Komplexität und Ambiguität), mit denen das Gesundheitswesen konfrontiert wird.