Von unseren Masterstudierenden
Die Spezialitätenliste des Bundesamts für Gesundheit (BAG) legt fest, welche Medikamente in der Schweiz von der obligatorischen Krankenpflegeversicherung vergütet werden. Medikamente werden in die Spezialitätenliste aufgenommen, wenn sie durch Swissmedic zugelassen, medizinisch indiziert sind und die WZW-Kriterien (wirksam, zweckmässig und wirtschaftlich) erfüllen.
Neue Medikamente, die von der Krankenkasse bezahlt werden, betreffen uns alle. Sie sind ein Indikator, in welchem Gebiet medizinische Innovation entsteht. Ausserdem zahlen wir über unsere Prämien diese neuen Medikamente mit. Gleichzeitig belasten Krankheiten die Betroffenen sowie die Bevölkerung sehr unterschiedlich: Manche Krankheiten sind sehr häufig, andere kommen wiederum nur selten vor. Manche Krankheiten führen zu einer starken Einschränkung der Lebensqualität und/oder zu frühen Todesfällen, andere weniger. Die Kombination aus beiden Faktoren beschreibt die Krankheitslast.
Bisher wurde in der Schweiz kaum untersucht, wie hoch die Krankheitslast der Krankheiten ist, für deren Behandlung neue Medikamente entwickelt wurden. Diese Analyse schaut deshalb genauer hin:
Welche Wirkstoffe wurden zwischen 2010 und 2024 neu zugelassen? Wurden sie für Krankheiten entwickelt, die die Schweizer Bevölkerung tatsächlich am stärksten belasten? Bei welchen neu zugelassenen Wirkstoffen wurden bestehende Anwendungsgebiete später erweitert?
Wie sind wir vorgegangen?
Untersucht wurden alle neuen Wirkstoffe, die zwischen 2010 und 2024 in die Spezialitätenliste des Bundes aufgenommen wurden. Analysiert wurden nur Medikamente mit einem komplett neuen Wirkstoff, um echte Innovationen von Produktvarianten (z.B. andere Dosierungen) zu unterscheiden.
Wenn ein Medikament neu zugelassen wird, darf es zunächst nur für eine klar definierte Krankheit oder Patientengruppe eingesetzt werden. Stellt sich später heraus, dass der gleiche Wirkstoff auch bei anderen Erkrankungen wirksam ist, kann das Einsatzgebiet erweitert werden. Man spricht dann von einer Indikationserweiterung.
Ergänzend wurden Informationen zu Zulassungen und späteren Indikationserweiterungen durch uns recherchiert und überprüft. Die Krankheitslast der Bevölkerung wurde mit internationalen Vergleichsdaten gemessen. Dafür wurden sogenannte DALYs verwendet – ein Mass dafür, wie viele gesunde Lebensjahre durch Krankheit oder frühen Tod verloren gehen (gemessen in DALYs pro 100‘000 Einwohner:innen). So lässt sich vergleichen, ob neue Medikamente vor allem für jene Bereiche entstehen, bei denen die Krankheitslast besonders hoch ist. DALYs für die Schweiz stehen aus dem Global-Burden-of-Disese-Projekt zur Verfügung.
Was zeigen die Ergebnisse?
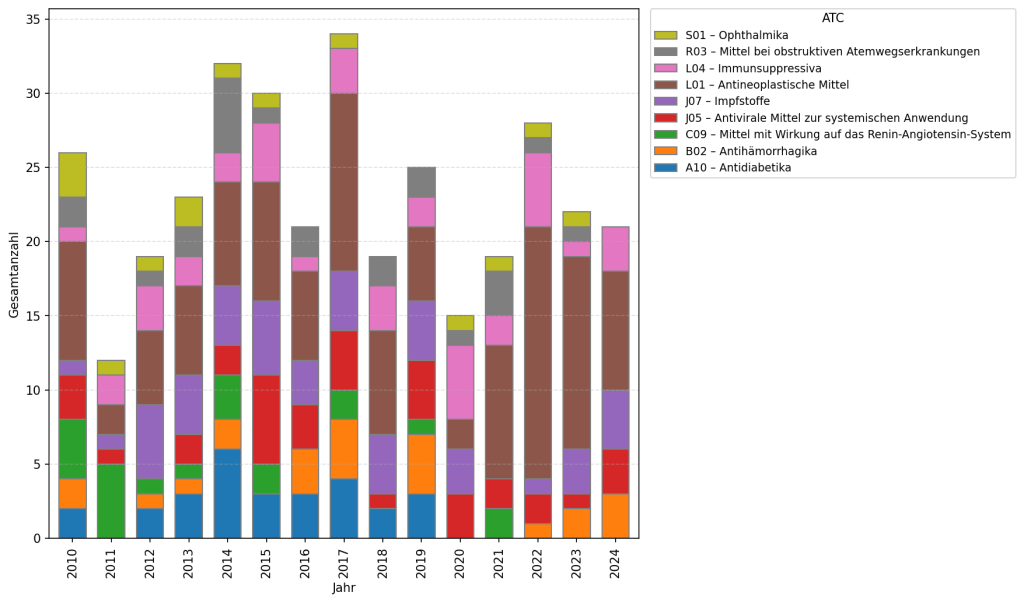
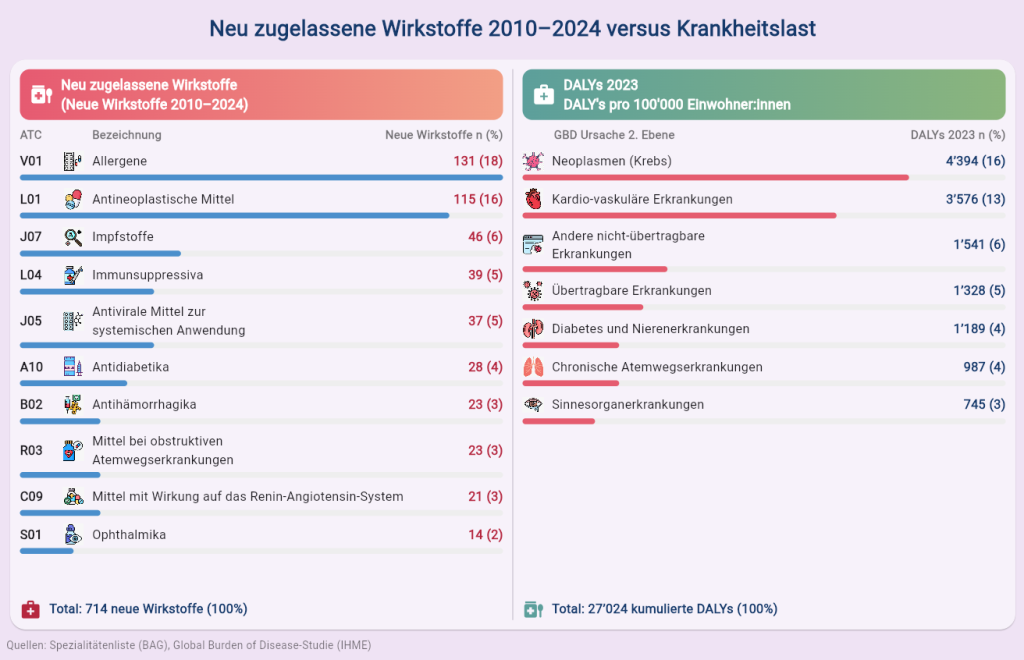
Zwischen 2010 und 2024 wurden in der Schweiz 714 neue Wirkstoffe in die Spezialitätenliste aufgenommen. Zusammengefasst nach Wirkstoffgruppen ergeben sich 68 unterschiedliche Krankheitsbereiche. Besonders auffällig ist der hohe Anteil an Allergenen, die fast ein Fünftel aller Neuzulassungen ausmachen. Diese Entwicklung geht jedoch vor allem auf eine politische Anpassung der Vergütungsregeln im Jahr 2011 zurück und zeigt keine klassische, medizinische Innovationswelle. In vielen Jahren waren die meisten neuen Wirkstoffe aus dem Bereich der antineoplastischen Mittel, also der Krebsmedikamente. Ihr Anteil lag in den Jahren 2010 bis 2016 zwischen 10 bis 20% und in den Jahren 2018 bis 2024 zwischen 20 und 40%.
Krebsmedizin: Innovation hört nicht bei der Zulassung auf
Viele neue Medikamente blieben nicht bei einer einzigen Anwendung: Zwischen 2010 und 2025 wurden 143 Indikationserweiterungen bei neu zugelassenen Wirkstoffen genehmigt, insbesondere in der Krebsmedizin, bei Immunsuppressiva und bei Impfstoffen. Vor allem Krebsmedikamente werden häufig weiterentwickelt und für zusätzliche Einsatzgebiete zugelassen. Das deutet darauf hin, dass bestehende Therapien in diesem Bereich besonders intensiv erforscht und laufend erweitert werden.
Hohe Krankheitslast bei Krebs und kardiovaskulären Krankheiten
Die Krankheitslast in der Schweiz ist insgesamt seit Jahren stabil. Am stärksten belasten Krebs- und Herz-Kreislauf-Erkrankungen die Bevölkerung, während Infektionskrankheiten nur während der COVID-19-Pandemie vorübergehend zunahmen und Krankheiten wie Diabetes leicht an Bedeutung gewinnen.
Der Vergleich zwischen Krankheitslast und medizinischer Innovation zeigt kein einheitliches Muster. In der Krebsmedizin passen hoher Behandlungsbedarf und viele neue Medikamente gut zusammen. Das deutet darauf hin, dass dieser Bereich gesellschaftlich und politisch stark priorisiert wird.
Anders sieht es bei Herz-Kreislauf-Erkrankungen aus: Obwohl sie zu den grössten gesundheitlichen Belastungen gehören, entstehen hier vergleichsweise wenige neue Wirkstoffe. Umgekehrt zeigen Bereiche wie die Augenheilkunde oder übertragbare Krankheiten eine hohe Innovationsdynamik, obwohl die Krankheitslast insgesamt geringer ist.
Was diese Analyse (noch) nicht zeigen kann – und was als Nächstes wichtig wäre
Diese Analyse hat einige wichtige Limitationen. Betrachtet wurden nur neue Wirkstoffe, die in die Spezialitätenliste aufgenommen wurden. Innovationen ausserhalb dieser Liste – also Medikamente, die nicht oder noch nicht von der obligatorischen Krankenversicherung vergütet werden – blieben unberücksichtigt.
Zudem wurde die Analyse nicht auf Ebene einzelner Krankheiten, sondern auf übergeordneten Krankheitsgruppen durchgeführt. Dadurch lassen sich spezifische Erkrankungen oder erweiterte Anwendungsgebiete nur eingeschränkt beurteilen. Auch Unterschiede zwischen Patientengruppen sowie zeitliche Verzögerungen zwischen Zulassung und tatsächlicher Versorgung bleiben unberücksichtigt.
Trotzdem zeigen die Ergebnisse deutlich, dass medizinische Innovation nicht automatisch dort entsteht, wo die Krankheitslast am höchsten ist. Für zukünftige Analysen wird daher entscheidend sein zu verstehen, welche Rolle wirtschaftliche Anreize, regulatorische Vorgaben und Forschung spielen – und wie stark Indikationserweiterungen die medizinische Versorgung langfristig prägen.
Die Autorinnen sind Studierende in MSc BA Health Economics and Healthcare Management an der ZHAW und haben diesen Blog-Beitrag im Rahmen des Moduls «Projects in Healthcare» verfasst.
Autor:innen
| Aline Köfer | Fachverantwortliche Pflege und Masterstudentin in Gesundheitsökonomie und -management |
| Deborah Salian | Sozialarbeiterin und Masterstudentin in Gesundheitsökonomie und -management |
| Sibylle Fischbacher | Pflegeexpertin APN-CH und Masterstudentin in Gesundheitsökonomie und -management |
Schöne Analyse und spannende Überlegungen. Eine sicher hilfreiche Erweiterung wäre, spezifisch die seltenen Krankheiten zu untersuchen: oftmals werden Innovationen an PatientInnen mit seltenen Krankheiten getestet, weil ihr Schweregrad ein höheres Risiko rechtfertigt. Moderna hat eine mRNA-Therapie für akute Porphyrie entwickelt, lange vor der Pandemie. Die Erkenntnisse haben dann geholfen, schnell einen Impfstoff zu entwickeln. Leider schaffen es viele Innovationen für seltene Krankheiten nicht auf die SL, trotz Zulassung. Und bei der Erhebung der DALYs sind, wie ihr auch sagt, die Seltenen nicht separat aufgeführt. Damit schliesst sich der Kreis, denn was nicht gemessen wird, hat keinen „Wert“. Nicht sehr fair, oder?
Danke für diesen wertvollen Hinweis zum Thema seltene Krankheiten. In dieser Analyse wurden DALYs nur auf aggregierter Ebene betrachtet, obwohl die zugrundeliegende GBD-Studie deutlich granularere Daten ausweist – eine detailliertere Auswertung könnte seltene Krankheiten und die dafür entwickelten Medikamente also zumindest teilweise sichtbar machen. Der beschriebene Kreislauf – fehlende Messbarkeit führt zu fehlendem „Wert“ in Erstattungsentscheidungen – bleibt dennoch ein Problem.