Von Dr. Christina Tzogiou und Linda Vinci
Die Behandlung von Demenzsymptomen gewinnt mit der demografischen Alterung und der Zunahme der Demenz-Erkrankten immer mehr an Bedeutung. Alzheimer Schweiz schätzt, dass aktuell rund 150’000 Menschen in der Schweiz an Demenz leiden. Hinzu kommen jährlich mehr als 25’000 neue Demenzfälle. [1] Dabei ist die Alzheimer-Krankheit mit 60-70% der Fälle die häufigste Form der Demenz, gefolgt von der vaskulären Demenz (Abbildung 1). [2]
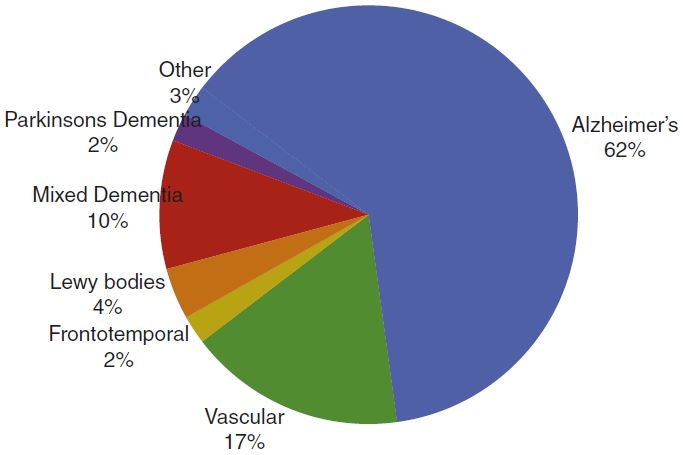
Medikamentöse Behandlung in der Schweiz
Derzeit gibt es keine Behandlung, die die Demenz heilt. In der Schweiz werden die Acetylcholinesterase (AChE)-Hemmer Donepezil, Rivastigmin und Galantamin für die Behandlung von leichter bis mittelschwerer Demenz bei Alzheimer von der obligatorischen Krankenversicherung übernommen. Rivastigmin wird auch für die Behandlung von leichter bis mittelschwerer Demenz bei Parkinson erstattet. Für die symptomatische Behandlung von mittelschwerer bis schwerer Demenz bei Alzheimer wird Memantin erstattet. Der klinische Nutzen all dieser Medikamente in der Praxis ist jedoch unklar.
Re-Evaluation der medikamentösen Behandlung von Demenz bei Alzheimer und Parkinson
Zusammen mit dem Institut für Epidemiologie, Biostatistik und Prävention der Universität Zürich, dem Departement Gesundheit der ZHAW und dem Zentrum für Sozialrecht der ZHAW hat das WIG im Auftrag des Bundesamtes für Gesundheit (BAG) kürzlich ein Health Technology Assessment (HTA) zur Wirksamkeit, Sicherheit und Wirtschaftlichkeit von Medikamenten gegen Demenz bei Alzheimer und Parkinson publiziert. Dabei wurden auch ethische, rechtliche, soziale und organisatorische Aspekte berücksichtigt. Dieses HTA soll als Entscheidungsbasis dafür dienen, ob die Antidementiva in der Schweiz weiterhin vergütet werden sollen oder nicht.
Wirksamkeit und Sicherheit
Unsere Literatursuche hat gezeigt, dass AChE-Hemmer im Vergleich zu Placebo bei leichter bis mittelschwerer Demenz bei Alzheimer zu besseren Ergebnissen in Bezug auf Kognition, Funktionsfähigkeit und weitere Endpunkte führen können. Allerdings traten bei AChE-Hemmern nach einem Jahr häufiger schwerwiegende unerwünschte Ereignisse auf. Memantin zeigte im Vergleich zu Placebo bei mittelschwerer bis schwerer Demenz bei Alzheimer bessere Ergebnisse in den Bereichen Funktionsfähigkeit und weitere Endpunkte. Hinsichtlich der Behandlung mit Rivastigmin bei leichter bis mittelschwerer Demenz bei Parkinson wurde nur eine randomisierte kontrollierte Studie identifiziert, die wir mit einem hohen Risiko der Verzerrung bewertet haben. Trotz den positiven Ergebnissen mussten wir feststellen, dass die klinische Relevanz der gefundenen Unterschiede fraglich ist.
Wirtschaftlichkeit
Wir haben bestehende gesundheitsökonomische Evaluationen auf die Schweiz übertragen. Unter bestimmten Annahmen sind Antidementiva kostenwirksam. Für Rivastigmin bei der Behandlung von Demenz bei Parkinson gibt es keine übertragbaren Studien. Die Streichung der Kostenübernahme führt nicht zwingend zu tieferen Kosten. Zum Beispiel schätzen wir für Rivastigmin einen Effekt von CHF 12 Millionen Mehrkosten bis zu CHF 8 Millionen Einsparungen. Diese beachtliche Spanne hängt mit der unsicheren Evidenzlage bezüglich der Verzögerung der Einweisung der Patient:innen in eine Institution zusammen.
Ethische, rechtliche, soziale und organisatorische Aspekte
Entscheidungen bezüglich Medikamenteneinnahme sollten die Autonomie der Patient:innen und die Folgen für die Angehörigen berücksichtigen. Ein weiteres wichtiges ethisches Problem ist, dass in den Studien viele relevante Symptome wie Stimmungsschwankungen, Angstzustände, psychotische Symptome und Schlaflosigkeit nicht berücksichtigt wurden. Aus rechtlicher Sicht muss eine Entscheidung des BAG über die Kostenübernahme den Schutz von Menschen mit Behinderungen und älteren Menschen gewährleisten und ihre Urteilsfähigkeit berücksichtigen. Im sozialen Bereich wurde eine hohe Belastung für die Betreuer:innen von Patient:innen mit Demenz sowie Probleme beim Zugang zu Antidementiva für einige Patient:innen festgestellt.
Zusammenfassung
Unser HTA hat aufgezeigt, dass die klinische Wirksamkeit hinsichtlich der untersuchten Indikatoren fraglich ist. Wenn die Medikamente jedoch zu einer späteren Einweisung in eine Institution führen, könnten sie kostenwirksam sein und die Streichung der Kostenübernahme der Antidementiva könnte somit zu Mehrkosten führen. Das HTA wird aktuell für die evidenzbasierte Entscheidungsfindung verwendet.
Die Studie kann hier heruntergeladen werden.
Christina Tzogiou und Linda Vinci sind wissenschaftliche Mitarbeiterinnen im Team HTA und gesundheitsökonomische Evaluationen im WIG.
Referenzen:
[1] Monsch, Büla, Hermelink, et al. (2012) Consensus 2012 – Diagnosis and Treatment of Patients with De-mentia in Switzerland. Praxis 101(19), 1239–49. https://doi.org/10.1024/1661-8157/a001085
[2] Dierckx, R., Otte, A., de Vries, E. F., van Waarde, A., & Sommer, I. E. C. (Eds.) (2021) PET and SPECT in Psychiatry (Second Edition). Springer Nature. https://doi.org/10.1007/978-3-030-57231-0