Von Michael Stucki und Dr. Andreas Kohler
Für stationäre Behandlungen von privat oder halbprivat Versicherten erhalten Spitäler höhere Vergütungen als für dieselbe Behandlung von Allgemeinversicherten. Diese finanziellen Anreize können dazu führen, dass Ärzte (halb-)privat Versicherte häufiger operieren – ein typisches Beispiel für Überbehandlung. Eine neue Studie des schweizerischen Gesundheitsobservatoriums Obsan relativiert diese Hypothese: die Autoren finden keine Anzeichen für häufigere stationäre Behandlungen bei (halb-)privat Versicherten. Dies steht im Widerspruch zu früheren Forschungsergebnissen. Wie müssen die Resultate des Obsan interpretiert werden?
Über die obligatorische Krankenpflegeversicherung (OKP) sind alle Einwohnerinnen und Einwohner der Schweiz bei Krankheit versichert. Die OKP deckt unter anderem die Kosten von stationären Leistungen in der allgemeinen Abteilung von Spitälern. Personen, die bei stationären Behandlungen zusätzlich einen höheren Beherbergungsstandard im Einzel- oder Doppelzimmer und die freie Arztwahl wünschen, können eine private oder halbprivate Spitalzusatzversicherung abschliessen. Da Spitäler für Personen mit Spitalzusatzversicherung eine höhere Vergütung erhalten, bestehen finanzielle Anreize bei diesen Personen häufiger zu operieren als bei vergleichbaren Personen ohne Spitalzusatzversicherung. Solche Fälle bezeichnen wir als Überbehandlung.
Spitalzusatzversicherungen
Im Jahr 2019 wurden 13.8 % der Kosten für die stationäre Kurativbehandlung durch die Privatversicherung finanziert. Knapp 30 % aller Schweizer hatten 2017 eine halbprivate oder private Spitalzusatzversicherung – Tendenz sinkend.
Spitalzusatzversicherungen gehören zu den Privatversicherungen und sind somit im Versicherungsvertragsgesetz (VVG) geregelt. Seit 1996 ist die Bedeutung der Privatversicherungen insgesamt, im Vergleich zur OKP, stetig zurückgegangen. Wurden 1996 noch 12.8 % aller Gesundheitskosten durch Privatversicherungen finanziert, waren es 2019 noch 8.7 %.
Im Gegensatz zur OKP dürfen die Versicherer bei Privatversicherungen nach VVG erstens einen Gewinn erzielen und zweitens Personen sowie Leistungserbringer aus gesundheitlichen, respektive wirtschaftlichen, Gründen ablehnen. Zudem dürfen die Versicherer risikogerechte Prämien festlegen. In der OKP werden die Versicherer durch das Bundesamt für Gesundheit (BAG) und im VVG-Geschäft durch die Eidgenössische Finanzmarktaufsicht (FINMA) beaufsichtigt. Im Gegensatz zur OKP sind für die Zusatzversicherungen kaum Daten zu Inanspruchnahme und Kosten verfügbar.
Das Obsan hat anhand der Daten der repräsentativen schweizerischen Gesundheitsbefragung untersucht, ob (halb-)privat Versicherte häufiger stationär behandelt werden als Allgemeinversicherte. Das überraschende Ergebnis: bei Erwachsenen über 25 Jahren ist kein statistisch signifikanter Unterschied in der Häufigkeit einer stationären Behandlung festzustellen. Während bei den (halb-)privat Versicherten in den zwölf Monaten vor der Befragung 12.6 % einen Spitalaufenthalt verzeichneten, waren es bei den Allgemeinversicherten 12.9 %. Auch nach Korrektur für Alter, Geschlecht und sozioökonomischen Status fand sich kein statistisch signifikanter Unterschied. Wie ist dieses Resultat zu interpretieren?
Ausgelassene Variablen verzerren die Analyse
Aus unserer Sicht widerlegt die Studie des Obsan die Hypothese, dass (halb-)privat Versicherte häufiger stationär behandelt werden, nicht abschliessend.
Wir argumentieren, dass die multivariate Analyse in der Studie unter einer klassischen Verzerrung aufgrund von ausgelassenen Variablen (engl. Omitted Variable Bias) leidet. Abbildung 1 zeigt den Einfluss der Hauptvariable Spitalzusatzversicherung auf eine Hospitalisierung (d. h. stationäre Behandlung). Die Abbildung zeigt zudem den potenziellen Einfluss des Faktors Gesundheitszustand auf eine Hospitalisierung sowie auf die Spitalzusatzversicherung. Es ist anzunehmen, dass der Gesundheitszustand und eine Hospitalisierung negativ korreliert sind, ceteris paribus. D. h. Personen mit einem guten Gesundheitszustand haben eine tiefere Wahrscheinlichkeit einer Hospitalisierung. Aus der Studie erfahren wir, dass der Gesundheitszustand und eine Spitalzusatzversicherung positiv korreliert sind, ceteris paribus. D. h. der Gesundheitszustand von Personen mit einer Spitalzusatzversicherung ist besser oder gleich gut wie jener von Personen ohne Spitalzusatzversicherung. Dafür gibt es zwei mögliche Gründe: erstens, Versicherer können Personen mit einem schlechten Gesundheitszustand ablehnen (Risikoselektion durch Versicherer). Zweitens kaufen eher Personen mit hohem Einkommen und Bildung Spitalzusatzversicherungen (Selbstselektion der Versicherten). Da der soziodemografische Hintergrund positiv mit dem Gesundheitszustand korreliert, führen beide Gründe dazu, dass der Gesundheitszustand von Personen mit Spitalzusatzversicherung relativ besser ist.
Abbildung 1: Beziehung zwischen Spitalzusatzversicherung, Gesundheit und Hospitalisierung
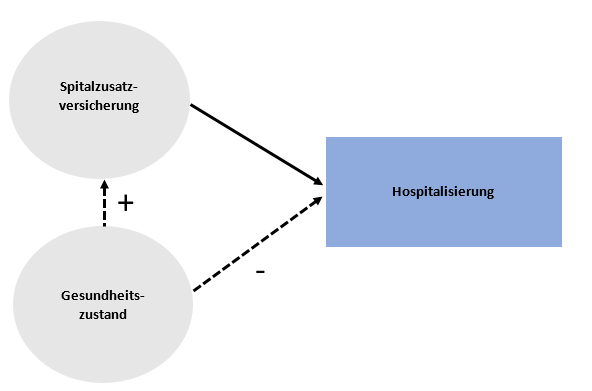
In der Studie wird nun ein logistisches Regressionsmodell spezifiziert, welches die Wahrscheinlichkeit einer Hospitalisierung (auch abhängige oder Outcome-Variable genannt) mit der Hauptvariable Spitalzusatzversicherung und den Kontrollvariablen Alter, Geschlecht, Bildungsniveau und dem Nettohaushaltseinkommen erklärt. Die Modellspezifikation lässt die Variable Gesundheitszustand aus. Die Folge ist eine Verzerrung aufgrund der ausgelassenen Variable (Omitted Variable Bias). Aufgrund der Beziehungen in Abbildung 1 führt dies dazu, dass der Einfluss der Hauptvariable tendenziell unterschätzt wird. Mit anderen Worten, der Einfluss der Spitalzusatzversicherung auf die Wahrscheinlichkeit einer Hospitalisierung wird zu tief geschätzt. Die Autoren schreiben denn auch: «Um zu untersuchen, inwiefern (halb)privat Versicherte für bestimmte Behandlungen übermässig oft hospitalisiert werden, sollten weiterführende Analysen durchgeführt werden, die Unterschiede nach Gesundheitszustand oder Schweregrad des Hospitalisierungsgrunds berücksichtigen.»
Der Schluss der NZZ, welche die Hypothese von «überoperierten Privatpatienten» bereits widerlegt sieht, ist also aus unserer Sicht verfrüht. Dies auch deshalb, weil frühere Studien Evidenz dafür gefunden haben, dass (halb-)privat Versicherte häufiger stationär behandelt werden (z. B. Busato et. 2011). Die NZZ merkt denn auch an, dass in der Studie nicht zwischen Notfall- und Wahleingriffen unterschieden wird, wobei bei einem Notfall das Vorhandensein einer Spitalzusatzversicherung keinen Einfluss auf die Hospitalisierung haben sollte.
Formen der Überbehandlung
Schliesslich stellt sich die Frage, ob mit der Wahrscheinlichkeit der Hospitalisierung das richtige Outcome betrachtet wird. Das Phänomen Überbehandlung kann in unterschiedlichen Formen auftreten. Erstens in der hier beschriebenen Form, bei der Personen mit Spitalzusatzversicherung häufiger hospitalisiert werden (d. h. Überbehandlung an der sogenannten extensiven Marge). Dies ist aus Sicht der Prämienzahler problematisch, da auch bei Privatversicherten die Grundleistung von der OKP finanziert wird. Zweitens können aber auch diejenigen, die in Behandlung sind, intensiver bzw. teurer behandelt werden (d. h. Überbehandlung an der sogenannten intensiven Marge). Zwar gehen diese Kosten vollständig zu Lasten der Spitalzusatzversicherung und werden nicht von der Allgemeinheit getragen. Aber die intransparenten und teilweise hohen Kosten für erbrachte Zusatzleistungen im Rahmen von Spitalzusatzversicherungen haben in letzter Zeit die Aufmerksamkeit des Regulators (FINMA) geweckt. Die hohen Vergütungen für Chefärzte oder doppelt verrechnete Leistungen führten zu einem Anstieg der Privatversicherungsprämien – sehr zum Ärger von vielen Versicherten. Die Kontrolle der FINMA hat nun dazu geführt, dass die Stiftung für Konsumentenschutz deswegen Strafanzeige gegen Spitäler und Versicherer eingereicht hat. Das dürfte dazu führen, dass die Versicherer ihre Leistungskontrollen und Wirtschaftlichkeitsprüfungen im Privatversicherungsgeschäft in Zukunft weiter intensivieren.
Eins ist klar: das Geschäft mit den Privatversicherungen, insbesondere Spitalzusatzversicherungen, und ihre Auswirkungen auf die Gesundheitsversorgung und -kosten werden auch in Zukunft noch zu reden geben.
Michael Stucki und Andreas Kohler sind wissenschaftliche Mitarbeitende im Team Gesundheitsökonomische Forschung am WIG.
Studium und Weiterbildung
Im Studium und in der Weiterbildung am WIG ZHAW erwerben Sie die notwendigen Kompetenzen und Werkzeuge um Studien wie die hier diskutierte Studie des Obsan korrekt zu interpretieren und kritisch zu würdigen. Weitere Informationen zu den Weiterbildungsangeboten finden Sie hier:
Zitierte Literatur:
Busato, A., Widmer, M. & Matter, P. (2011). Variation in incidence of orthopaedic surgery between populations with basic or basic plus supplementary health insurance in Switzerland. Swiss Medical Weekly. 141:w13152.
Roth, S., Zufferey, J. & Pellegrini, S. (2021). Personen mit und ohne Spitalzusatzversicherung. Vergleich der soziodemografischen Merkmale, des Gesundheitszustands und der Inanspruchnahme von Versorgungsleistungen. Obsan Bulletin 2/2021. Neuchâtel: Schweizerisches Gesundheitsobservatorium.
Anmeldung für Informationen zu Veranstaltungen des WIG. Hier.
Einige Überlegungen aus Sicht der Autorenschaft :
Sie schreiben von einem «Omitted Variable Bias». Dieser Begriff impliziert einerseits, dass vorhandene Variablen weggelassen wurden und andererseits, dass daraus eine Verzerrung der Resultate entstanden ist.
Unser Vorgehen war wie folgt: Vorerst hatten wir die beiden uns zur Verfügung stehenden Variablen «selbst wahrgenommener Gesundheitszustand» und «Vorliegen einer chronischen Krankheit oder eines dauerhaften Gesundheitsproblems» in unsere Berechnungsmodelle eingefügt und gesehen, dass dadurch keine Unterschiede in der Hospitalisierungshäufigkeit zwischen den Versichertengruppen zustande kamen.
In der folgenden Diskussion kamen wir zum Schluss, dass diese Variablen «selbst wahrgenommener Gesundheitszustand» und «Vorliegen einer chronischen Krankheit oder eines dauerhaften Gesundheitsproblems» wenig geeignet sind, Behandlungsunterschiede der Versichertengruppen aufzuzeigen. Man bräuchte dafür eher Messwerte zur Indikation von bestimmten elektiven Operationen, doch geeignetere Variablen standen nicht zu unserer Verfügung.
Anstelle nun die Leserschaft in der Annahme zu lassen, dass wir gezeigt hätten, der Gesundheitszustand habe keinen Einfluss auf Unterschiede in der Hospitalisierung der Versichertengruppen, haben wir die Modelle ohne diese Variablen vorgestellt. Dies erklären wir mit dem Satz am Schluss des Bulletins: «Um zu untersuchen, inwiefern (halb)privat Versicherte für bestimmte Behandlungen übermässig oft hospitalisiert werden, sollten weiterführende Analysen durchgeführt werden, die Unterschiede nach Gesundheitszustand oder Schweregrad des Hospitalisierungsgrunds berücksichtigen.»
Wir gingen des Weiteren davon aus, dass unsere Schlussfolgerung, bei dem Total der Hospitalisierungen bestehe kein Unterschied, plausibel ist. Wir erwarten eher, dass (halb)privat Versicherte nur in bestimmten Teilbereichen vermehrt hospitalisiert bzw. operiert werden, wie dies auch frühere Untersuchungen gezeigt haben. Dies muss sich im Total nicht zeigen und wäre andernfalls eher beunruhigend. Zu berücksichtigen ist bei der ganzen Diskussion auch, dass der ambulante Bereich heutzutage eine ganz grosse Rolle spielt und wir diesen nicht mitberücksichtigen konnten.
Wir finden somit Ihren Artikel nützlich, da er uns gezeigt hat, dass wir diese Überlegungen deutlicher hätten hervorheben sollen. Die Form Ihres Beitrags scheint uns jedoch wenig konstruktiv.
Sacha Roth, Jonathan Zufferey und Sonia Pellegrini, Obsan
Besten Dank für Ihren Kommentar.
Wir finden, Ihr Bulletin-Beitrag liefert einen sehr wichtigen Beitrag zur wichtigen Diskussion der Anreizwirkungen bei Spitalzusatzversicherungen. Unser Ziel war auf keinen Fall eine dekonstruktive Kritik Ihres Beitrags. Falls Sie das so aufgefasst haben, entschuldigen wir uns.
Wir wollen dem Leser mit unseren Überlegungen im Blog-Beitrag eine Unterstützung zur Einordnung Ihrer Resultate bieten. Dies vor allem im Kontext des NZZ-Artikels vom 20.5.2021, welcher aus unsere Sicht voreilige Schlüsse zieht. Wir haben versucht, unsere Argumente und Interpretationshilfe im Beitrag vorsichtig und neutral zu formulieren. In diesem Sinne erachten wir unseren Beitrag als konstruktiver als den NZZ-Beitrag. Unser Blog-Beitrag liefert Hinweise, worauf bei der Interpretation der Resultate zu achten ist. Wir sind überzeugt, dass eine kritische Auseinandersetzung mit Forschungsergebnissen wichtig ist.