Über die Gesundheitskosten von Asylbewerbenden ist nur wenig bekannt. Wie sehen die Verläufe der Gesundheitskosten bei Asylbewerbenden aus? Welche Merkmale sind mit den Unterschieden zwischen diesen Gesundheitskostenverläufen verbunden? Die Ergebnisse unserer kürzlich publizierten Studie [1] in Zusammenarbeit mit dem Zentrum für Allgemeine Innere Medizin und Public Health (Unisanté), der Universität Lausanne und der Universität Luzern geben dazu Antworten.
Asylbewerbende
Asylbewerbende sind oft mit Kommunikationsbarrieren konfrontiert und wissen nicht viel über Gesundheit und das Gesundheitssystem des Aufnahmelandes [2][3]. Gleichzeitig sind die Leistungserbringer oft nicht geschult um dieser Bevölkerungsgruppe, die häufig traumatisiert ist und sehr spezifische Bedürfnisse hat, eine gute Versorgung zu bieten [4][5][6]. Eine auf diese Bevölkerungsgruppe zugeschnittene Versorgung und die Bereitstellung wichtiger Informationen über Gesundheit, Prävention und das Gesundheitssystem kann von entscheidender Bedeutung sein und sich positiv auf die Gesundheit, die effiziente Nutzung von Gesundheitsressourcen und die Gesundheitskosten auswirken [7][8].
RESAMI
Im Kanton Waadt hat ein von Pflegekräften geleitetes medizinisches Netzwerk für die Gesundheit von Migranten („Réseau santé et migration“ RESAMI) ein Gesundheitsversorgungsmodell entwickelt, das sich auf das erste Jahr nach der Ankunft von Asylbewerbenden konzentriert. Dieses Modell zielt darauf ab, eine massgeschneiderte Versorgung anzubieten, sprachliche und kulturelle Unterschiede zu lösen und die Integration in das Schweizer Gesundheitssystem zu erleichtern. Wir haben die RESAMI-Daten genutzt, um verschiedene typische Verläufe der Gesundheitskosten bei Asylbewerbenden zu identifizieren und ihre Unterschiede zu beschreiben.
Die drei Typen von Kostenverläufen
Der Verlauf der Gesundheitskosten bei Asylbewerbenden ist äusserst heterogen. Die Ergebnisse deuten auf drei Typen von Kostenverläufen hin: ein konkaver, ein steigender und ein sinkender Kostenverlauf (Abbildung 1). Die konkaven Verläufe der Gesundheitskosten sind durch steigende Kosten in den ersten fünf Monaten nach der Ankunft charakterisiert, gefolgt von einem rückläufigen Trend. Die steigenden Verläufe sind in den ersten acht Monaten relativ stabil und folgen dann einem Aufwärtstrend, der sich nach dem ersten Jahr fortsetzt. Die sinkenden Verläufe sind durch hohe Gesundheitskosten in den ersten vier Monaten charakterisiert, die in den folgenden vier Monaten stark zurückgehen, gefolgt von einem leichten Abwärtstrend. Der höchste Anteil an den gesamten Gesundheitskosten entfiel auf die Gruppe der Asylbewerbenden mit steigenden Verläufen der Gesundheitskosten (47 %), gefolgt von der Gruppe mit konkaven Verläufen (33 %) und der Gruppe mit fallenden Verläufen (21 %). Diese Gruppen beinhalteten jeweils 37 %, 33% und 29 % der Asylbewerbenden.
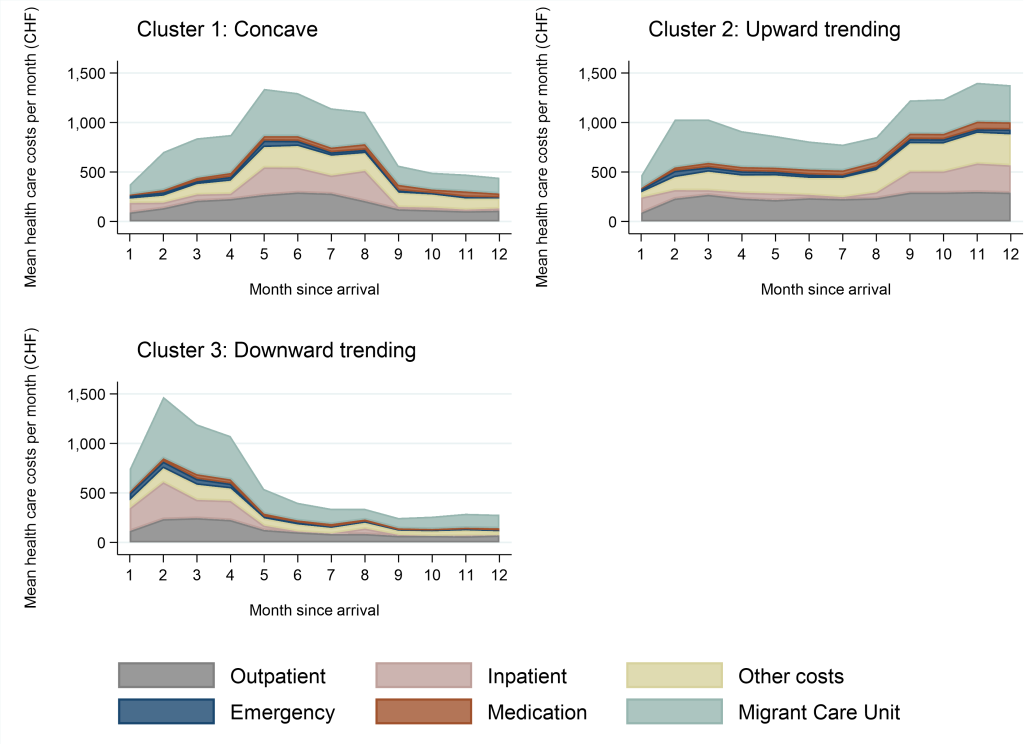
Quelle: Tzogiou et al. 2022 [1]
Notiz: outpatient: ambulant, inpatient: stationär, other costs: andere Kostenarten, emergency: Notfall, medication: Medikamente, Migrant Care Unit: Versorgungseinheit des RESAMI-Netzes
Die Typen von Kostenverläufen unterscheiden sich in Bezug auf den Zeitpunkt des ersten Kontakts mit der Versorgungseinheit des RESAMI-Netzes, das Alter, das Herkunftsland und den Gesundheitszustand der Asylbewerbenden. Beispielsweise zeigen die Ergebnisse, dass Asylbewerbende, die innerhalb des ersten Monats nach ihrer Ankunft die Versorgungseinheit des RESAMI-Netzes aufgesucht haben, eine höhere Wahrscheinlichkeit für sinkende Kostenverläufe aufweisen. Ein weiteres wichtiges Ergebnis ist, dass in der Gruppe mit steigenden Kosten (Gruppe 2) eher Personen mit psychischen Erkrankungen enthalten sind.
Tiefere Kostenverläufe dank besseren Betreuungsleistungen
Aus politischer Sicht können die Ergebnisse besonders interessant sein, da sie Wege zur Verbesserung der Betreuungs- und Unterstützungsleistungen für Asylbewerbende aufzeigen, was wiederum die Kostenentwicklung verbessern könnte. Das Muster in Gruppe 3 (sinkende Kosten) könnte beispielsweise darauf hindeuten, dass sich frühzeitige Interventionen positiv auf die künftigen Gesundheitskosten der Asylbewerbenden auswirken könnten. Die positive Assoziation des Zeitpunkts des ersten Kontakts mit der Versorgungseinheit des RESAMI-Netzes mit sinkenden Kosten könnte auch darauf hindeuten, dass ein von Pflegekräften geleitetes Gesundheitsnetzwerk für die Bereitstellung dieser Interventionen gut geeignet ist. Hingegen zeigt die Zusammensetzung von Gruppe 2 (steigende Kosten) den Zusammenhang zwischen psychischer Erkrankung und hohen Gesundheitskosten.
Unsere Ergebnisse könnten darauf hindeuten, dass frühzeitige und patientenzentrierte Interventionen gut geeignet sind, um Asylbewerbenden eine angemessene Gesundheitsversorgung zu bieten.
Christina Tzogiou ist wissenschaftliche Mitarbeiterin im Team HTA und gesundheitsökonomische Evaluationen am WIG.
Literaturhinweise:
[1] Tzogiou, C., et al., Detecting and describing heterogeneity in health care cost trajectories among asylum seekers. BMC Health Services Research, 2022. 22: 978.
[2] Niedermaier, A., et al., Outpatient health care utilization and health expenditures of asylum seekers in Halle (Saale), Germany-an analysis of claims data. BMC Health Serv Res, 2020. 20: 961.
[3] Hadgkiss, E.J. and A.M. Renzaho, The physical health status, service utilisation and barriers to accessing care for asylum seekers residing in the community: a systematic review of the literature. Aust Health Rev, 2014. 38(2): p. 142-159.
[4] Priebe, S., et al., Good practice in health care for migrants: views and experiences of care professionals in 16 European countries. BMC Public Health, 2011. 11: 187.
[5] Mangrio, E. and K.S. Forss, Refugees’ experiences of healthcare in the host country: a scoping review. BMC Health Serv Res, 2017. 17:814.
[6] Robertshaw, L., S. Dhesi, and L.L. Jones, Challenges and facilitators for health professionals providing primary healthcare for refugees and asylum seekers in high-income countries: a systematic review and thematic synthesis of qualitative research. BMJ Open, 2017. 7(8): p. e015981.
[7] Bozorgmehr, K. and O. Razum, Effect of restricting access to health care on health expenditures among asylum-seekers and refugees: a quasi-experimental study in Germany, 1994–2013. PLoS One, 2015. 10(7): p. e0131483.
[8] Abubakar, I., et al., UCL-Lancet Commission on Migration and Health: the health of a world on the move. Lancet, 2018. 392(10164): p. 2606-54.