Von Matthias Maurer
Das Ergebnis 2021 der regelmässig durchgeführten Befragung zur Zufriedenheit mit dem National Health Service (NHS) (Befragung Zufriedenheit) war ernüchternd: Nur noch 36% der Briten waren mit dem NHS zufrieden – ein beispielloser Rückgang um 17 Prozentpunkte gegenüber 2020. Dies ist der niedrigste Stand der Zufriedenheit seit 1997. Mehr Menschen (41%) waren mit dem NHS unzufrieden als zufrieden.
Als Hauptgrund für die Unzufriedenheit mit dem NHS nannten die Befragten die Wartezeiten für Arzt- und Krankenhaustermine, gefolgt von Personalmangel. Generell sind sie der Ansicht, dass die Regierung nicht genug Geld für den NHS ausgibt.
Wie berechtigt ist diese Abstrafung des NHS bzw. der Regierung durch die Bevölkerung?
Wartelisten als ein Indikator für den Zustand des Gesundheitssystems
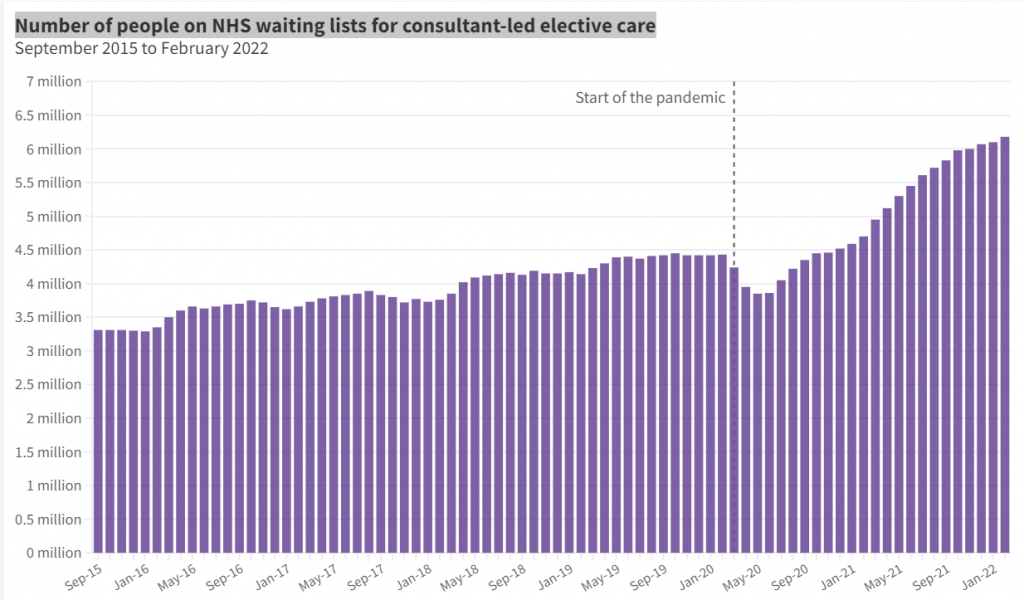
Schauen wir nach England und dessen NHS: Hier sind 6.2 Mio. Personen auf der Warteliste für eine medizinische Behandlung. Bei einer Gesamtbevölkerung von 56.6 Mio. sind dies statistisch gesehen etwa jede zehnte Person. Kein Wunder sind die Engländer unzufrieden. Wie die Grafik oben zeigt, hat die Covid-Pandemie (bzw. die Reaktionen darauf, wie das Aussetzen von elektiven Eingriffen) die bereits hohe Zahl der Wartenden nochmals drastisch erhöht. Die Bevölkerung hat offenbar begonnen, elektive Eingriffe ausserhalb des NHS im privaten Sektor ausführen zu lassen und folglich aus dem eigenen Sack zu bezahlen. Nur, auch dies geht oftmals nicht, da nur die wenigsten privaten Einrichtungen über eine Intensivstation verfügen und somit schwerere Eingriffe dort gar nicht durchgeführt werden können.
Ist die die Finanzierung tatsächlich ungenügend?
Dies ist naturgemäss eine schwierig zu beantwortende Frage. Für eine eher genügend hohe Finanzierung spricht, dass der Anteil der gesamten Gesundheitskosten (wovon der NHS rund 80% abdeckt) am BIP mit 10.2% nur rund ein Prozentpunkt tiefer liegt als derjenige der spendablen Schweiz mit 11.3% (OECD, 2019). Für eine eher knappe Finanzierung spricht dagegen, dass auf der Britischen Insel (pro Kopf und kaufkraftbereinigt) mit 4’500 USD rund 40% weniger als in der Schweiz (7’138 USD) ausgegeben wird (OECD, 2019).
Neben der unklaren Situation betreffend die Höhe scheint aber vor allem die Quelle der Finanzen ein Problem zu sein: Der NHS wird mit Steuermitteln finanziert, die stark der politischen Diskussion unterliegen und daher eine erratische Entwicklung aufweisen – «boom & bust», wie es Tony Hockley der London School of Economics (LSE) in einer Weiterbildungslektion der ZHAW (CAS GS) treffend beschreibt. Dies macht eine langfristige Planung der Infrastruktur sowie der Arbeitskräfte schwierig. Aber auch teuer, weil allfällige Erhöhungen von Kapazitäten («boom») sehr kurzfristig und schnell realisiert werden müssen (z.B. vor Wahlen) und danach teilweise unbenutzt bleiben, weil die Finanzmittel für den Betrieb fehlen («bust»).
Fazit
Yes, size matters, but… Neben einer ausreichenden Finanzierung ist auch deren Regelmässigkeit und damit Stabilität über die Zeit wichtig. Diesbezüglich scheinen die Sozialversicherungssysteme gegenüber den steuerfinanzierten Versorgungssystemen einen Vorteil zu haben.
Das Parlament des Vereinigten Königreichs hat Ende April ein neues Reformpakets (Health and Care Act 2022) verabschiedet. Dieses bricht mit den letztmals 2012 bestätigten Wettbewerbselementen beim Leistungseinkauf. Dafür erhalten vertikal integrierte Versorgungsgebiete gesetzlichen Charakter. Also «collaboration» an Stelle von «competition». Es wird nicht der letzte grosse «Reformwurf» sein, zumindest lassen dies die Ankündigungen des Gesundheitsministers Sajid Javid vom letzten März (Speech Sajid Javid) vermuten. Darf man nach den vielen Reformen des NHS in den letzten Jahrzehnten schon von «Reformwut» sprechen? Im Vergleich dazu ist der von vielen Experten diagnostizierte «Reformstau» im Schweizer Krankenversicherungssystem geradezu Balsam für die Nerven – wenn auch ein teurer…
Matthias Maurer ist Leitung Bildung & Gesundheitspolitik am WIG und stellvertretender Institutsleiter am WIG.